Пищевод, как и другие органы человеческого организма, подвержен различным патологиям, при развитии которых его функционирование нарушается. Одной из таких патологий является ахалазия пищевода. Симптомы могут длительное время доставлять больному умеренный дискомфорт, из-за чего многие пациенты обращаются к врачу уже с запущенным заболеванием. Как проявляется, почему развивается и какими методами лечится ахалазия, читайте в статье.
Ахалазия кардии: особенности болезни
Пищевод – это полый орган, состоящий из нескольких слоев тканей и имеющий форму трубки. Он является связующим звеном между желудком и глоткой, обеспечивая прохождение съеденной пищи в желудочно-кишечный тракт. Несмотря на простое строение и выполняемые функции, сбои в них могут существенно ухудшить состояние здоровья человека, привести к невозможности полноценного питания, негативно влиять на самочувствие.
Пищевод имеет 2 сфинктера, благодаря которым обеспечиваются его основные функции. Глоточно-пищеводный, он же верхний, расположен в верхней части пищеводной трубки. Его основная функция – предотвращение заброса пищевых масс обратно в полость рта. Нижний пищеводный сфинктер, он же кардиальный, не позволяет пище, уже попавшей в желудок, вернуться в полость пищевода. Работа сфинктеров обеспечивается, благодаря их способности сокращаться и расслабляться при прохождении пищевого комка по пищеводной трубке.
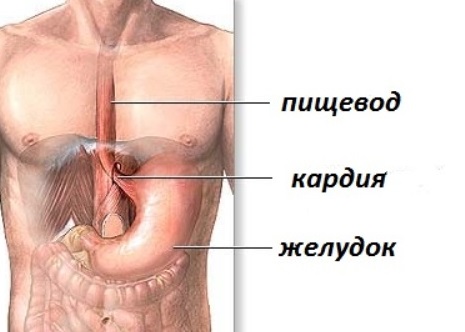
Патологическое спазмирование нижнего пищеводного сфинктера, при котором его рефлекторное расслабление в момент прохождения пищи не происходит, называют ахалазией. Патология имеет второе название – кардиоспазм. При развитии ахалазии нижний пищеводный сфинктер не открывается, соответственно, пища не может пройти в желудок и останавливается в пищеводе. Скапливание пищи в полости пищевода приводит к расширению верхних отделов пищеводной трубки. Это состояние приносит дискомфорт и затрудняет процесс приема пищи, а в некоторых случаях делает его и вовсе невозможным.
Из-за нарушения процесса питания человек теряет вес. При длительном течении патологии наблюдается недостаток питательных веществ, витаминов и микроэлементов. Возникают симптомы гиповитаминоза и анемии.
В чем причины патологии?
Установить точные причины развития патологического процесса ученым пока не удалось. Однако выделены факторы, повышающие вероятность появления ахалазии. К ним относится:
- сильные стрессы, психоэмоциональные перегрузки;
- неврологические заболевания;
- дистрофия нервных волокон, отвечающих за тонус и перистальтику пищевода;
- инфекционные заболевания;
- сдавливание пищеводной трубки извне (например, сформировавшейся опухолью);
- злокачественные образования в пищеводе;
- развитие воспалительного процесса в тканях органа;
- генетическая предрасположенность;
- наличие аутоиммунных заболеваний.
Перечисленные выше факторы увеличивают риски формирования ахалазии, но их наличие не обязательно приведет к патологии.
Методы диагностики ахалазии
В диагностике заболевания важную роль играет опрос пациента. Выслушав имеющиеся жалобы, врач может заподозрить развитие ахалазии. Для подтверждения диагноза используются следующие инструментальные методы обследования пищевода:
- рентген с контрастным веществом;
- манометрия – процедура дает возможность измерить давление в области пищеводного сфинктера и оценить состояние мышц пищевода.

Как лечат ахалазию пищевода?
Для лечения ахалазии пищевода необходимо обратиться к врачу-гастроэнтерологу. При подтверждении диагноза, в зависимости от степени развития патологии, наличия сопутствующих заболеваний и первопричины ахалазии, определяется план лечения. Терапия может быть консервативной, но в сложных случаях ахалазии пищевода требуется операция.
Консервативное лечение подразумевает прием медикаментов:
- препаратов нитроглицерина для расслабления мышц;
- успокоительных препаратов для улучшения нервной регуляции;
- прокинетиков для нормализации перистальтики органов ЖКТ и улучшения процесса прохождения пищи по ЖКТ;
- антагонистов кальция и спазмолитиков для устранения мышечного спазма;
- витаминных комплексов (содержащие витамины группы В).
Медикаментозная терапия дает временный и слабовыраженный эффект. Облегчение чувствуют всего 10% пациентов. При этом консервативное лечение будет эффективным только при соблюдении диеты.
Более действенным считается хирургическое лечение патологии. Сегодня врачи располагают малоинвазивными методами лечения ахалазии, в числе которых – баллонная дилатация. Метод подразумевает введение в пищевод специального баллона, в который затем нагнетается воздух, что приводит к расширению суженного участка органа и нижнего пищеводного сфинктера.
Второй малоинвазивный метод лечения ахалазии – установка в пищевод саморассасывающегося стента. Внешне стент выглядит как сетчатая трубка. Его основная задача – препятствовать смыканию сфинктера.
При неэффективности этих методов лечение проводится оперативным путем. Применяется методика Геллера, подразумевающая рассечение мышц нижнего пищеводного сфинктера. Операция может иметь осложнения и не исключает рецидивов болезни.
При своевременном обращении к специалисту вылечить ахалазию можно консервативными способами. На запущенной стадии даже операция не всегда дает желаемый эффект. Поэтому важно внимательно относиться к собственному здоровью и при появлении признаков недомогания обращаться к врачам.

