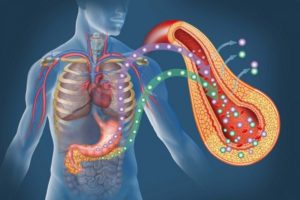
Поджелудочная железа – это орган ЖКТ, который выполняет одновременно две функции: внутреннюю (эндокринную) и внешнюю (экзокринную). Вырабатываемые данным органом ферменты, помогают переварить пищу и отделить полезные вещества, которые отвечают за регуляцию обменных процессов. Вспомогательные вещества поджелудочной железы, такие как трипсин, липаза и амилаза расщепляют жиры, белки и углеводы. Но этот орган не справляется со своей задачей при чрезмерном поступления жирной пищи и алкоголя. Следовательно, возникает воспаление, которые незамедлительно нужно лечить. Но, как известно, правильная диагностика – половина лечения. Так как же определить, что возникшие проблемы связаны именно со сбоями в работе поджелудочной железой?
Какие симптомы проявляются при панкреатите?

Симптомы острого панкреатита мало чем отличаются от признаков хронической формы заболевания. Главное различие заключается в протекании болезни, интенсивности боли и ее проявлениях. Также при хроническом панкреатите происходит изменение тканях, что приводит к остановке выработки инсулина, который перерабатывает углеводы. Из-за этого в крови накапливается глюкоза, что приводит к развитию сахарного диабета. Но какие еще симптомы свойственны воспалению поджелудочной железы?
Основные признаки панкреатита
- Боль.
- При остром панкреатите: поджелудочная железа находится за желудком, и расположена немного по диагонали под ребрами. Так как этот орган имеет продолговатую форму, болеть могут разные его части. Боль тупая, режущая, резкая. Из-за этого случаются болевые шоки и человек теряет сознание. Также боль может быть длительной и ноющей, при этом отдавать в спину или грудь. При употреблении алкоголя или жирной пищи приступы и сила боли может увеличится.
- При хроническом панкреатите: боль периодичная, сильная, в форме приступов. Проявляет себя после приема пищи через 15-20 минут. Длится могут от одного часа до пары дней. При хроническом панкреатите боль отдает в плечо, поясницу, под лопатку.
- Высокая температура. На первой стадии болезни температура тела абсолютно нормальная. Только спустя 1-2 дня она повышается. Это означает, что живые клетки поджелудочной железы начинают умирать и это может привести к панкреонекрозу – осложненной форме панкреатита. Или наоборот – температура тела понижается, человек чувствует упадок сил, изнеможение.
- Давление. При острых приступах боли давление может повышаться, а за тем резко понижаться. У больного присутствует повышенное сердцебиение.
- Цвет. Характерным признаком панкреатита являются синеватые пятна вокруг пупка и зеленоватые вокруг паховой области. На первой стадии протекания болезни кожа лица пациента бледная, а потом приобретает серовато-землянистый оттенок, черты лица становятся четче.
- Метеоризм. Из-за того, что желудок и кишечник не сокращаются у пациента вздувается живот, при пальпации мышцы живота не напряжены.
- Икота, тошнота, рвота. Все начинается с сухости во рту и отрыжки. После этого у пациента появляется рвота, которая не облегчает ситуацию, а наоборот усугубляет. Сначала пациент извергает лишь переработанную пищу, а затем желчь и слизь. Из-за этого больного садят на жесткую диету, которая приравнивается к голодовке.
- Одышка, сильное сердцебиение.
Внимание! Отличие симптомов панкреатита у взрослых и детей заключается в том, что у взрослых заболевание начинается с боли, а у детей – с хронического запора или поноса, рвоты, тошноты, потери веса.
Косвенные симптомы
Косвенные признаки панкреатита можно распознать сделав предварительно анализы и УЗИ поджелудочной железы. Если на результатах повышенное содержание сахара в крови, в мочи, нарушен обмен углеводов, повышенная скорость оседания эритроцитов, то у вас панкреатит. Если при проведении УЗИ выявлены известковые отложения в поджелудочной и железа увеличилась в размерах, то это ложная тревога и к счастью вам не стоит волноваться о наличии воспалительных процессов.
Причины возникновения панкреатита
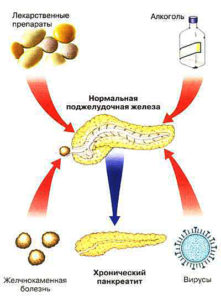
При правильной работе поджелудочной железой выделяются определённые вещества, которые помогают организму регулировать уровень сахара, участвовать в обмене жиров и углеводов. То есть, если данный орган перестанет правильно работать, то это приведет к осложнениям и проблемам с другими органами ЖКТ и не только. Но что является причинами сбоев в работе поджелудочной железы?
- Регулярное чрезмерное употребление жирной пищи и алкоголя становятся одной из причин дисфункции железы. Это приводит к тому, что отток поджелудочного сока приостанавливается и остается в тканях самой железы, так и не доходя до двенадцатиперстной кишки.
- Употребление большого количества медикаментов не всегда является ключом к успешному выздоровлению, наоборот это может привести к проблемам. Поэтому обратите внимание не вредит ли количество и качество ваших препаратов поджелудочной, не проявлялись ли у вас недавно симптомы панкреатита? Если да, то вам стоит немедленно обратится к врачу.
- Существует теория, что острый панкреатит может возникнуть в результате аллергической реакции. Врачи в крови пациентов обнаружили антитела, которые указывали на саморазрушение поджелудочной желез.
- Панкреатит может передаваться наследственным путем через поколения. Если у человека есть генетическая предрасположенность к воспалению поджелудочной железы, то лечения не миновать.
Что еще влияет на развитие болезни?
Воспаление поджелудочной редко является единичным явлением. Оно возникает вследствие патологических процессов других органов пищеварительного тракта. Сейчас мы рассмотрим несколько из них.
- Заболевания желудка, двенадцатиперстной кишки. Здесь, как и с желчным пузырем, проблема возникает из-за выбрасывания панкреатического сока и желчи в двенадцатиперстную кишку. В медицине этот термин называют дисфункцией сфинктера Одди. Это происходит из-за застойных процессов в верхнем отделе ЖКТ, то есть из-за гастритов, язв, дуоденостаз и тд;
- Проблемы с кровообращением и недостаточного питания тканей органов возникают в следствии таких болезней как сахарный диабет, гипертония, атеросклероз. Также беременные женщины склонны к появлению панкреатита из-за давления матки на поджелудочную;
Осложнения панкреатита
- Абсцесс железы – это местное накопление гноя и отмерших тканей;
- Панкреонекроз – омертвление тканей поджелудочной железы;
- Ложная киста – это замкнутая полость, которая наполнена внутри поджелудочными ферментами и кровью. Не имеют эпителиальной выстелки, то есть нет слоя клеток, которые образуют поверхность кисты;
- Панкреатогенный асцит – вытекание жидкости из ложной кисты;
- Легочные осложнения – из-за близкого расположения поджелудочной железы больному трудно дышать, появляется отдышка, кожа тела в области груди становится синеватого цвета;
- Сахарный диабет.
Виды болезни
По характеру течения
- Острый панкреатит;
- Рецидивирующий острый панкреатит;
- Хронический панкреатит;
- Хронический рецидивирующий панкреатит.
Нет конкретного разграничения видов панкреатита, так как острый может перетекать в рецидивирующий острый или хронический. Данные виды панкреатита являются его запущенными патологиями. Все условно измеряется временем течения: болезнь протекает до 6 месяцев – рецидивирующий, более 6 месяцев – обострение хронического.
По характеру (объему) поражения железы
- Отечная форма;
- Деструктивная форма (панкреонекроз):
мелкоочаговый;
среднеочаговый;
крупноочаговый;
тотально-субтотальный;
Разницы между мелкоочаговым и среднеочаговым панкреонекрозом почти нет. И если вовремя начать лечение, то в скором времени можно наблюдать полную реабилитацию пациента. Главное не запускать развитие панкреатита. Если при крупноочаговом еще есть небольшие шансы на выздоровление, то при тотально-субтональном панкреонекрозе больного уже не спасти. К счастью, данная стадия встречается крайне редко.
По фазе развития
- Ферментативная фаза (3-5 суток):
- тяжелый острый панкреатит;
- нетяжелый острый панкреатит;
- Реактивная фаза (6-14 суток);
- Фаза секвестрации (с 15-ых суток);
- Фаза исходов (более 6 месяцев).
Важно обращаться к врачу на ранних стадиях развития болезни для диагностики и последующего лечения. Потому как в запущенных формах панкреатит становится гораздо более опасным заболеванием, которое требует длительного и изнурительного процесса лечения и реабилитации.

