Пароксизмальная суправентрикулярная тахикардия (пароксизмальная СВТ) эпизодическое состояние с резким началом и прекращением.
Пароксизмальная СВТ в целом представляет собой любую тахиаритмию, которая требует предсердной и / или атриовентрикулярной узловой ткани для ее начала и поддержания. Обычно это узко-сложная тахикардия, которая имеет регулярный, быстрый ритм; исключения включают фибрилляцию предсердий и мультифокальную предсердную тахикардию. Аберрантная проводимость при СВТ приводит к широкомасштабной тахикардии.
Пароксизмальная наджелудочковая тахикардия это общее клиническое состояние, которое возникает у лиц всех возрастных групп, и лечение может быть сложным. Электрофизиологические исследования часто необходимы для определения источника аномалий проводимости.
Проявления пароксизмальной суправентрикулярной тахикардии довольно переменны; пациенты могут быть бессимптомными или могут проявлять незначительное сердцебиение или более серьезные симптомы. Результаты электрофизиологических исследований помогли определить, что патофизиология СВТ включает аномалии в формировании импульсов и пути переноса. Наиболее распространенным механизмом является повторное включение.
Редкие осложнения пароксизмального СВТ включают инфаркт миокарда, застойную сердечную недостаточность, обморок и внезапную смерть.
Классификация
Развитие внутрисердечных электрофизиологических исследований резко изменило классификацию пароксизмальной суправентрикулярной тахикардии, при этом внутрисердечные записи выявили различные механизмы, участвующие в состоянии. В зависимости от места возникновения дисритмии СВТ можно классифицировать как предсердную или атриовентрикулярную тахиаритмию. Другой способ отделить аритмии классифицировать их в условиях, имеющих регулярные или нерегулярные ритмы.
К предсердным тахиаритмиям относятся:
- Синусовая тахикардия
- Идиопатическая синусовая тахикардия
- синоатриальная ре-ентри тахикардия
- Предсердная тахикардия
- Мультифокальная предсердная тахикардия
- Трепетание предсердий
- Фибрилляция предсердий
АВ тахиаритмии включают следующее:
- АВ-узловая реципрокная тахикардия
- атриовентрикулярная реципрокная тахикардия
- эктопическая тахикардия
- Непароксизмальная соединительная тахикардия
Причины
Причиной пароксизмальной наджелудочковой тахикардии является механизм re-entry. Это может быть вызвано преждевременными предсердиальными или желудочковыми эктопическими ударами. Другие причины включают гипертиреоз и стимуляторы, включая кофеин, наркотики и алкоголь.
Пароксизмальная СВТ наблюдается не только у здоровых людей; она также распространена у больных с предшествующим инфарктом миокарда, пролапсом митрального клапана, ревматической болезнью сердца, перикардитом, пневмонией, хроническими заболеваниями легких и текущей алкогольной интоксикацией. Токсичность дигоксина также может быть связана с пароксизмальной СВТ.
Предсердные тахиаритмии
Синусовая тахикардия
Синусовая тахикардия является наиболее распространенной формой регулярной пароксизмальной суправентрикулярной тахикардии. Для нее характерен ускоренный ритм сокращений, который является физиологической реакцией на стресс. Заболевание характеризуется частотой сердечных сокращений более 100 ударов в минуту (уд / мин) и обычно включает регулярный ритм с p-волнами перед всеми комплексами QRS. (См. Изображение ниже.)
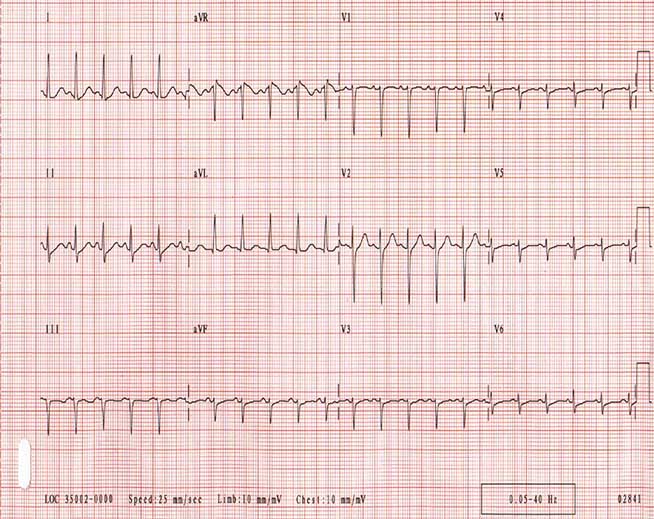
Синусовая тахикардия. Отметим, что комплексы QRS являются узкими и регулярными. Частота сердечных сокращений у пациента составляет приблизительно 135 уд / мин. P-волны являются нормальными в морфологии.
Основные физиологические стрессовые факторы, такие как гипоксия, гиповолемия, лихорадка, беспокойство, боль, гипертиреоз и физические упражнения, обычно вызывают синусовую тахикардию. Некоторые лекарства, такие как стимуляторы (например, никотин, кофеин), лекарства (например, атропин, сальбутамол), наркотические средства (например, кокаин, амфетамины, экстази) и гидралазин, также могут вызывать такое состояние. Лечение заключается в устранении причины стрессора.
Идиопатическая синусовая тахикардия
Идиопатическая синусовая тахикардия ускоренная базовый синусовый ритм при отсутствии физиологического стрессора. Для заболевания характерна повышенная частота сердечных сокращений и преувеличенную реакция сердечного ритма на минимальные физические нагрузки. Эта тахиаритмия наблюдается чаще всего у молодых женщин без структурной болезни сердца.
Основным механизмом идиопатической синусовой тахикардии может быть гиперчувствительность синусового узла к вегетативному вводу или аномалия в синусовом узле и / или его вегетативный вход. Морфология P-волн нормальна для ЭКГ и является диагнозом исключения.
Синоатриальная ре-ентри тахикардия
Синоатриальную ре-ентри тахикардию часто путают с идиопатической синусовой тахикардией. Синоатриальная ре-ентри тахикардия происходит из-за схемы повторного включения, как в синусовом узле, так и вблизи него. Поэтому он имеет резкое начало и смещение. Частота сердечных сокращений обычно составляет 100-150 ударов в минуту, а электрокардиографические исследования (ЭКГ) обычно демонстрируют нормальную морфологию синусового Р.
Предсердная тахикардия
Предсердная тахикардия это аритмия, возникающая в предсердийном миокарде. Повышенная автоматичность, активированная активность или повторное включение могут привести к этой редкой тахикардии. Частота сердечных сокращений является регулярной и обычно составляет 120-250 уд / мин. Морфология P-волн отличается от синусоидальных P-волн и зависит от места возникновения тахикардии.
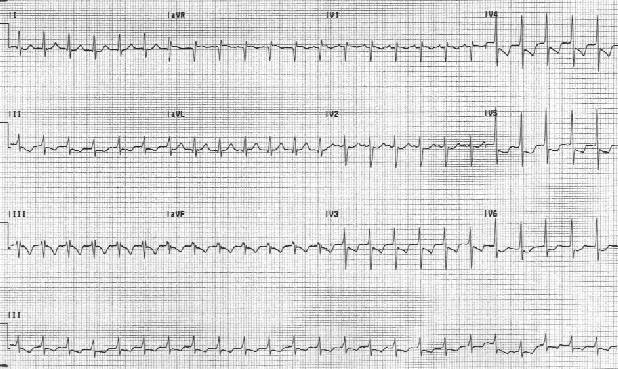
Предсердная тахикардия. Частота сердечных сокращений пациента составляет 151 уд / мин. P-волны вертикальны в отведении V1.
Поскольку аритмия не связана с АВ-узлом, узловые блокирующие фармакологические агенты, такие как аденозин и верапамил, обычно не эффективны с целью прекращения данной формы аритмии. Причиной предсердной тахикардии также может быть токсичностью дигоксина через инициированный механизм.
Мультифокальная предсердная тахикардия
Мультифокальная предсердная тахикардия тахиаритмия, возникающая внутри предсердной ткани; он состоит из 3 или более морфологий Р-волн и частоты сердечных сокращений. Эта аритмия довольно необычна; это обычно наблюдается у пожилых пациентов с легочной болезнью. Частота сердечных сокращений превышает 100 уд / мин, а результаты электрокардиографии обычно показывают нерегулярный ритм, который может быть неверно истолкован как фибрилляция предсердий. Лечение включает в себя корректирование основного процесса болезни. Прием препаратов магния и верапамила в некоторых случаях могут быть эффективными.
Мультифокальная предсердная тахикардия. Обратите внимание на различные морфологии P-волн и нерегулярно нерегулярную желудочковую реакцию.
Трепетание предсердий
Трепетание предсердий тахиаритмия, возникающая над АВ узлом с частотой предсердий 250-350 уд / мин. Механизм трепетания предсердий обычно носит реципрокный характер. Обычно флаттера предсердий против часовой стрелки происходит из-за макроненентрантного правого предсердного контура.
Расстройство обычно наблюдается у больных с любым из следующих заболеваний:
- Ишемическая болезнь сердца
- Инфаркт миокарда
- кардиомиопатия
- Миокардит
- Легочная эмболия
- Отравление (например, алкоголем)
- Травма грудной клетки
Трепетание предсердий может являться переходным состоянием ритма ЧСС и может прогрессировать до фибрилляции предсердий. Электрокардиографические данные типичного трепетания предсердий включают отрицательные волны пилообразного флаттера в выводах II, III и aVF. Атриовентрикулярная проводимость чаще всего составляет 2: 1, что дает скорость желудочков около 150 уд / мин.
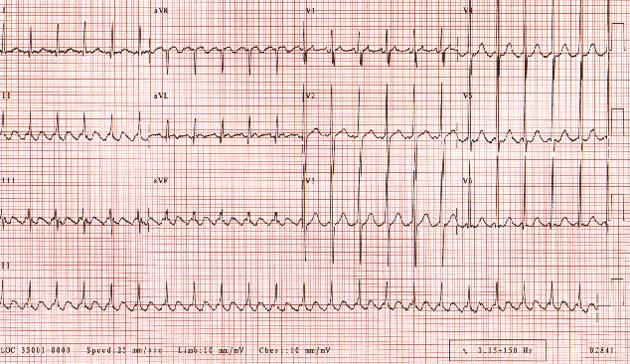
Трепетание предсердий. Частота сердечных сокращений у пациента составляет приблизительно 135 уд / мин при проводимости 2: 1. Обратите внимание на пилообразную структуру, образованную волнами флаттера.
Фибрилляция предсердий
Фибрилляция предсердий является чрезвычайно распространенной аритмией, возникающей из-за хаотической деполяризации предсердий. Частота предсердий обычно составляет 300-600 уд / мин, тогда как скорость желудочков может составлять 170 уд / мин или более. Электрокардиографические данные характерно включают нерегулярный ритм с фибрилляционной предсердной активностью. (См. Изображение ниже.)
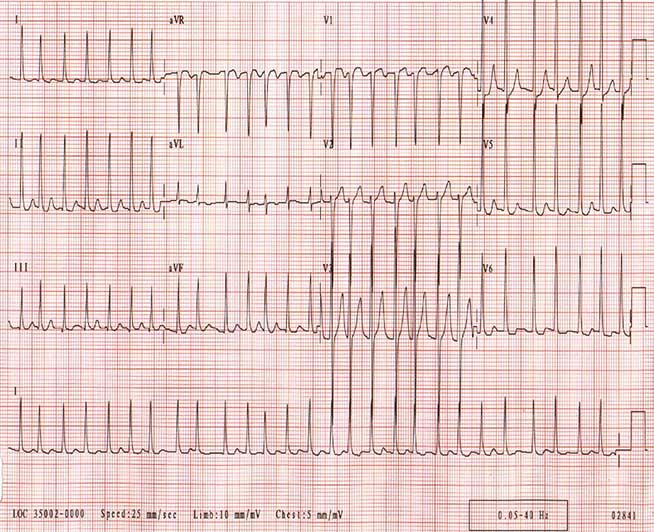
Фибрилляция предсердий. Частота желудочков у пациента колеблется от 130-168 уд / мин. Ритм нерегулярно нерегулярный. P-волны не заметны.
Эта аритмия связывается со следующими заболеваниями:
- Ревмокардит
- повышенное кровяное давление
- Ишемическая болезнь сердца
- Перикардит
- тиреотоксикоз
- Алкогольная интоксикация
- Пролапс митрального клапана и другие нарушения митрального клапана
- Токсичность дигиталиса
В случае, когда фибрилляция предсердий происходит у молодых людей или лиц среднего возраста при отсутствии структурной болезни сердца или любой другой явной причины, это называется одиночной или идиопатической фибрилляцией предсердий.
Атриовентрикулярные тахиаритмии
Атриовентрикулярная узловая риципрокная тахикардия
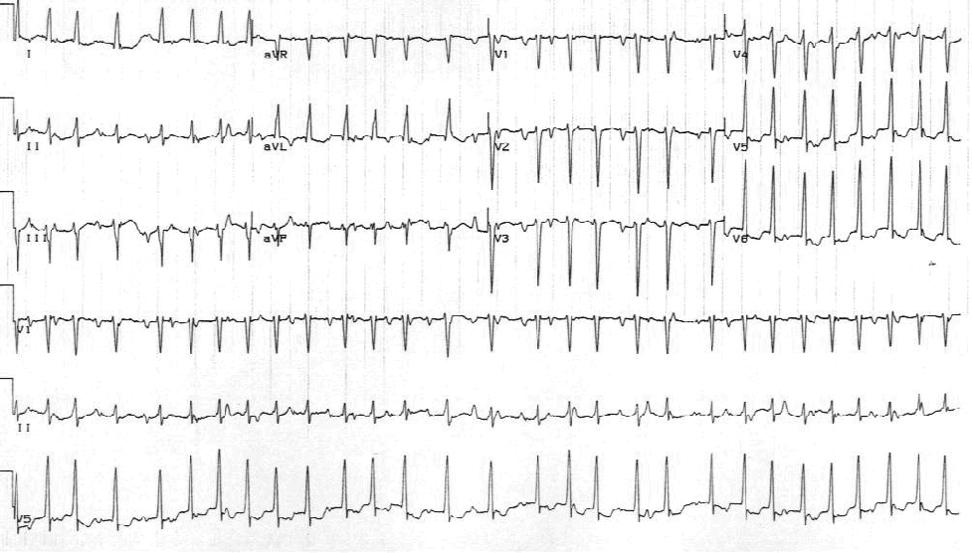
Одной из распространенных причин пароксизмальной наджелудочковой тахикардии является АВ-узловая реципрокная тахикардия. АВ-узловая реципрокная тахикардия диагностируется у 50-60% пациентов с регулярной узкой тахиаритмией QRS, зачастую у лиц старше 20 лет. Частота сердечных сокращений составляет 120-250 уд / мин и обычно является довольно регулярной.
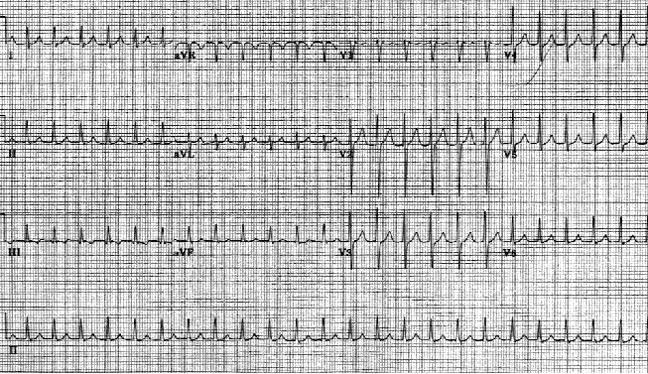
Атриовентрикулярная узловая реентеративная тахикардия. Частота сердечных сокращений пациента составляет приблизительно 146 уд / мин с нормальной осью. Обратите внимание на волны псевдо S в выводах II, III и aVF. Также обратите внимание на псевдо-волны R в V1 и aVR. Эти отклонения представляют собой ретроградную активацию предсердий.
АВ-узловая реципрокная тахикардия может возникать у здоровых молодых людей, и это чаще всего встречается у женщин. Большинство пациентов не имеют структурной болезни сердца. Однако иногда у этих людей может быть основное состояние сердца, такое как ревматическая болезнь сердца, перикардит, инфаркт миокарда, пролапс митрального клапана или синдром предсципитации.
Понимание электрофизиологии АВ-узловой ткани очень важно для понимания механизма АВ-узловой реципрокной тахикардии. У большинства людей узел АВ имеет единственный проводящий путь, который проводит импульсы антероградным способом для деполяризации пучка Гиса. В некоторых случаях АВ-узловая ткань может иметь 2 проводящих пути с различными электрофизиологическими свойствами. Один путь (альфа) является относительно медленным проводящим путем с коротким рефрактерным периодом, тогда как второй путь (бета) является быстрым проводящим путем с длинным рефрактерным периодом.
Сосуществование этих функционально разных путей служит основой для повторной тахикардии. Электрофизиологические исследования продемонстрировали двойные АВ-узловые пути у 40% пациентов.
Начало АВ-узловой реципрокной тахикардии вызвано преждевременным предсердным импульсом. Преждевременный предсердный импульс может достигать атриовентрикулярного узла, когда быстрый путь (бета) по-прежнему является рефрактерным от предыдущего импульса, но медленный путь (альфа) может быть способен провести. Преждевременный импульс затем проходит через медленный путь (альфа) антероградным образом; быстрый путь (бета) продолжает восстанавливаться из-за его более рефрактерный период.
После того, как импульс проводит антероградным способом через медленный путь (альфа), он может найти быстрый путь (бета), восстановленный. Затем импульс проводит ретроградным путем через быстрый (бета) путь. Если медленный путь (альфа) переполяризуется к тому времени, когда импульс завершит ретроградную проводимость, импульс может повторно войти в медленный путь (альфа) и инициировать АВ-узловую реципрокную тахикардию.
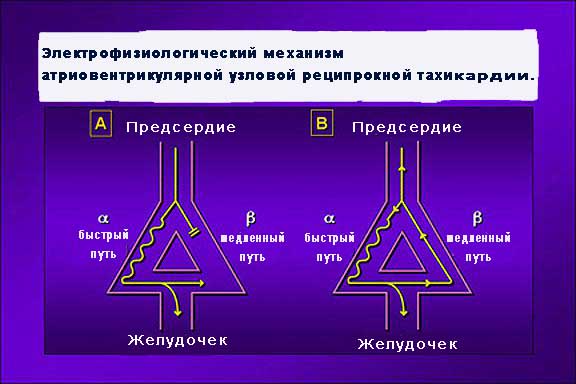
Электрофизиологический механизм атриовентрикулярной узловой реципрокной тахикардии.
Важно отметить, что АВ-узловая реципрокная тахикардия не включает желудочки в качестве части схемы повторного включения. Поскольку импульс обычно проходит антероградным способом через медленный путь и ретроградным путем через быстрый путь, интервал PR длиннее интервала RP. Таким образом, у пациентов с типичной формой расстройства Р-волна обычно располагается в концевой части комплекса QRS.
У пациентов с нетипичной формой антероградная проводимость протекает через быстрый путь, а ретроградная проводимость через медленный путь. Для этих нетипичных пациентов интервал RP больше, чем интервал PR.
Реципрокная атриовентрикулярная тахикардия
Атриовентрикулярная реципрокная тахикардия еще одна распространенная форма пароксизмальной суправентрикулярной тахикардии. Частота развития атриовентрикулярной реципрокной тахикардии в общей популяции составляет 0,1-0,3%. Атриовентрикулярная реципрокная тахикардия чаще встречается у мужчин, чем у женщин (соотношение между мужчинами и женщинами 2: 1), а пациенты с атриовентрикулярной реципрокной тахикардией обычно более молоды, чем пациенты с АВ-узловой реципрокной тахикардией. Атриовентрикулярная реципрокная тахикардия ассоциируется с аномалией Эбштейна, хотя большинство пациентов с указанным заболеванием не имеют признаков структурной болезни сердца.
Атриовентрикулярная реципрокная тахикардия возникает из-за наличия 2 или более проводящих путей; в частности, АВ-узел и 1 или более обходных трактов. В нормальном сердце присутствует только один путь проводимости. Проводимость начинается с узла синуса, переходит к атриовентрикулярному узлу, а затем в пучок Гиса и ветвей связки. Однако, при АВ реципрокной тахикардии, 1 или более вспомогательных путей соединяют предсердия и желудочки. Вспомогательные пути могут вести импульсы антероградным способом, ретроградным способом или обоими.
Когда импульсы перемещаются по вспомогательному пути в антероградном режиме, результаты предкризисного желудочка. Это дает короткий интервал PR и дельта-волну, как это наблюдается у лиц с синдромом Вольфа-Паркинсона-Уайта. Дельта-волна представляет собой начальное отклонение комплекса QRS из-за деполяризации желудочков.
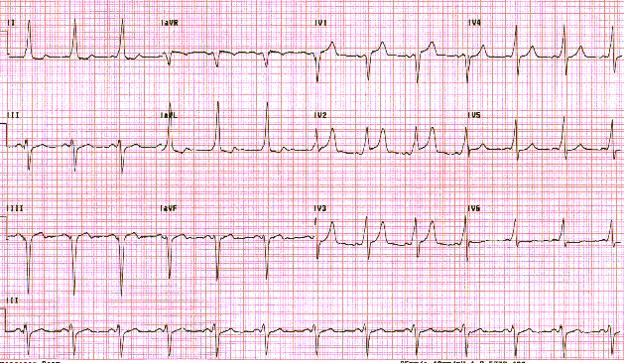
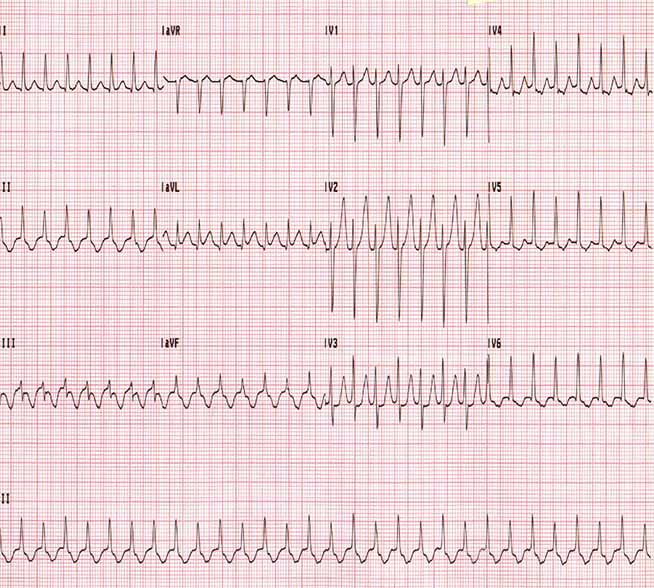
Синдром Вольфа-Паркинсона-Уайта. Обратите внимание на короткий интервал PR и невнятный восходящий удар (дельта-волна) на QRS-комплексы.
Важно отметить, что не все вспомогательные пути ведут по антероградной схеме. Скрытые пути не проявляются во время синусового ритма, и они способны только ретроградной проводимости.
Схема re-entry наиболее часто активизируется импульсами, перемещающимися антероградным способом через АВ узел и ретроградным способом через вспомогательный путь; что называется ортодромной атриовентрикулярной реципрокной тахикардией.
Ортодромная атриовентрикулярная реентерантная тахикардия. Синдром Вольфа-Паркинсона-Уайта.
Схема повторного включения может также устанавливаться преждевременным импульсом, перемещающимся антероградным способом через манифестационный дополнительный путь и ретроградным путем через АВ узел; что называется антидромной формой. Хотя ортодромная форма расстройства обычно представляет собой узко-сложную тахикардию, антидромная форма включает широкомасштабную тахикардию.
Импульс проводится антероградным образом в атриовентрикулярном узле и ретроградным образом в дополнительном пути. Эта схема известна как ортодромная атриовентрикулярная реентераторная тахикардия и может возникать у пациентов со скрытыми путями или синдромом Вольфа-Паркинсона-Уайта. Тип цепи антидромная атриовентрикулярная реентеративная тахикардия и встречается только у пациентов с синдромом Вольфа-Паркинсона-Уайта. Обе модели могут отображать ретроградные волны P после комплексов QRS.

На левой картинке изображена антидромная атриовентрикулярная реентеративная тахикардия. На правой панели изображен синусовый ритм у пациента с антидермической атриовентрикулярной реципрокной тахикардией. Обратите внимание, что комплекс QRS является преувеличением дельта-волны во время синусового ритма.
У пациентов с синдромом Вольфа-Паркинсона-Уайта может развиться фибрилляция предсердий и трепетание предсердий. Быстрая проводимость через вспомогательные пути может приводить к чрезвычайно быстрым темпам, которые могут вырождаться до фибрилляции желудочков и вызывать внезапную смерть. В этой ситуации не следует вводить АВ-блокирующий агент; эти агенты могут дополнительно увеличить проводимость через вспомогательный путь, что увеличивает риск фибрилляции желудочков и смерти.
Эктопическая тахикардия и непароксизмальная соединительная тахикардия
Эктопическая и непароксизмальная тахикардия редко встречаются; они, по-видимому, возникают из-за повышенной автоматичности, вызванной активности или того и другого. Они обычно наблюдаются после клапанной операции, после инфаркта миокарда, при активном ревматическом кардите или токсичности дигоксина. Эти тахикардии также наблюдаются у детей после врожденной операции на сердце. Электрокардиографические данные включают в себя регулярный узкий комплекс QRS, хотя P-волны могут быть не видны.

