
Заболевания органов желудочно-кишечного тракта относятся к наиболее часто встречающимся в медицинской практике. Тесная взаимосвязь между всеми элементами пищеварительной системы часто приводит к тому, что патология затрагивает сразу несколько близлежащих органов. К таким заболеваниям относится холецистопанкреатит. Симптомы и лечение этого недуга во многом зависят от формы протекания, тяжести заболевания и связи его с другими патологиями в организме.
Что такое холецистопанкреатит?
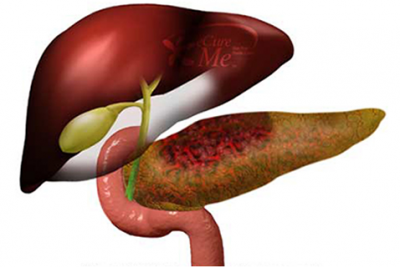
Холецистопанкреатит – процесс воспаления, единовременно протекающий в поджелудочной железе и в желчном пузыре. Эти органы располагаются в непосредственной близости друг к другу и анатомически связаны между собой. Они объединены общим желчным протоком. При таком тесном взаимодействии практически неизбежно, что образование патологий в одном элементе системы приводит к переходу их в другой орган. Развитие болезни может затронуть печень, где начинаются дистрофические изменения и некроз тканей. Холецистопанкреатит имеет код К87.0. по МКБ10.
Как органы функционируют и чем болеют?
Заболевание затрагивает основные функции железы и пузыря. В ПЖ вырабатывается секрет, содержащий необходимые вещества для переваривания пищи. Из железы панкреатический сок попадает в двенадцатиперстную кишку, где начинаются процессы по переработке компонентов, которые организм не может усвоить в первоначальном виде. В желчном пузыре происходит накопление желчи, вырабатываемой печенью.
После перехода содержимого желудка в двенадцатиперстную кишку, секрет выбрасывается из резервуара. Желчь содержит в себе большое количество компонентов, играющих огромную роль в пищеварительном процессе. При возникновении очага воспаления в ЖП развивается холецистит.
Панкреатит – заболевание железы – появляется чаще всего на фоне холецистита. Воспаление пузыря приводит к ухудшению нормального оттока желчи и как следствие к изменениям в процессе выработки ферментов поджелудочной железой. Но вполне возможна и обратная последовательность. При панкреатите происходит заброс секрета в желчевыводящие протоки, что может вызвать развитие холецистита. Присутствие обоих патологий в организме получило название холецистопанкреатит.

Из-за чего может развиться холецистопанкреатит?
Факторов, способных привести к заболеванию, достаточно много:
- несбалансированное питание;
- употребление жирной и острой пищи;
- алкогольные отравления;
- курение;
- прием некоторых медицинских препаратов;
- малоподвижный образ жизни;
- чрезмерные физические нагрузки;
- стрессовые ситуации.

Спровоцировать холецистопанкреатит может присутствие в организме очагов воспаления, таких, например, как гайморит, тонзиллит, кариес зубов. Также причиной заболевания часто становятся паразиты, живущие в кишечнике и вызывающие его интоксикацию.
Помимо того, холецистопанкреатит нередко развивается на фоне других заболеваний, таких как:
- сахарный диабет;
- нарушения в обмене веществ;
- онкологические заболевания ЖКТ;
- желудочная язва;
- желчнокаменная болезнь;
- функциональные нарушения органов пищеварения;
- врожденные патологии.
Симптомы холецистопанкреатита у женщин и мужчин проявляются одинаково. Возраст человека тоже не имеет значения. Нередко патологические процессы в железе и ЖП диагностируются у детей.
Клиническая картина болезни
Основными признаками, говорящими о развитии холецистопанкреатита, являются:
- тяжесть под ребрами с правой стороны;
- тошнота после еды;
- возникающие периодически диспепсические расстройства.

Заболевание может быть как в острым, так и хроническим. Проявляющиеся при этом симптомы могут различаться.
Для острой фазы заболевания характерны:
- сильная опоясывающая боль;
- рвота;
- нарушение стула;
- отрыжка;
- горечь и сухость в ротовой полости;
Иногда может возникнуть желтушность слизистых покровов и кожи. Приступы часто сопровождаются ознобом, частым мочеиспусканием.
Признаки острого холецистопанкреатита возникают сразу по окончании приема пищи или употребления жирных и острых продуктов. Снизить неприятные и болезненные ощущения можно, если лечь или сесть, наклонившись вперед.
При хроническом холецистопанкреатите происходит периодическая смена этапов обострения и затухания болезни. При приступах возникают диспепсические расстройства, появляются боли. Во время ремиссии могут возникать болезненные ощущения в районе печени и ЖП. Болезнь сопровождается атрофией и омертвением мышц брюшины, синюшностью кожи в области пупка, кожными высыпаниями, похудением. В кале обнаруживаются вкрапления жира. Это вызвано недостатком пищеварительных ферментов в кишечнике, отвечающих за переработку жиров. При пальпации чувствуется уплотнение в области ПЖ.
Отсутствие лечения или неправильное его проведение могут вызвать обострения хронического холецистопанкреатита. Поражаются эндокринная система и периферические нервы. Последнее может закончиться параличом конечностей. У больных могут образовываться тромбы и возникать вегетососудистые расстройства. Запущенное заболевание нередко приводит к перитониту. При хроническом протекании заболевания может возникнуть закупорка желчного протока. В этом случае необходимо будет хирургическое вмешательство.
Как нужно лечить заболевание?
При возникновении подозрений на патологию ПЖ и ЖП необходимо обратиться к врачу. После осмотра больного назначается лабораторное обследование. На основе результатов анализов крови и мочи врач решит, как нужно лечить холецистопанкреатит. Более точную диагностику могут дать УЗИ брюшной полости, ФГДС.
Лечение необходимо проводить комплексно. Помимо лекарственных средств, врач может назначить физиотерапию и порекомендовать диету при холецистопанкреатите. Для лечения холецистопанкреатита применяются антибиотики, болеутоляющие и ферментативные препараты, метаболические лекарства.
Обязательным условием является нормализация процесса питания при холецистопанкреатите, исключение из рациона вредных продуктов. Все лечебные мероприятия должны привести к следующим результатам:
- убрать из организма инфекционный возбудитель заболевания;
- снять боль;
- усилить отток желчи;
- нормализовать процесс выработки ферментов.
В некоторых случаях не обойтись без хирургического вмешательства.
В домашних условиях в качестве дополнительного лечения можно использовать народные средства – настои и отвары из трав.
Полностью восстановить нормальное функционирование органов можно. Для этого необходимо начать лечение на ранней стадии заболевания. Своевременное обследование при появлении признаков патологических процессов в ЖКТ поможет избежать многих неприятностей в будущем.

