Рестриктивная кардиомиопатия является редким заболеванием миокарда и является наименее распространенным из трех клинически признанных и описанных кардиомиопатий. Он характеризуется диастолической дисфункцией с ограничительной желудочковой физиологией, тогда как систолическая функция часто остается нормальной. Увеличение предсердия происходит из-за нарушения желудочкового наполнения во время диастолы, но объем и толщина стенок желудочков обычно нормальны. РКМ составляет примерно 5% всех случаев диагностированных кардиомиопатий.
РКМ может быть идиопатическим или вторичным по отношению к другим заболеваниям (то есть амилоидозу и эндомиокардиальному заболеванию с гиперэозинофилией или без нее). Курс РКМ варьируется в зависимости от патологии и лечения. Было обнаружено, что РКМ является значительной причиной сердечной недостаточности с сохраненной фракцией выброса, хотя клиническое совпадение между РКМ и другими формами сердечной недостаточности является высоким. Таким образом, рестриктивная кардиомиопатия представляет собой диагностическую проблему, и для постановки окончательного диагноза обычно требуется несколько методов.
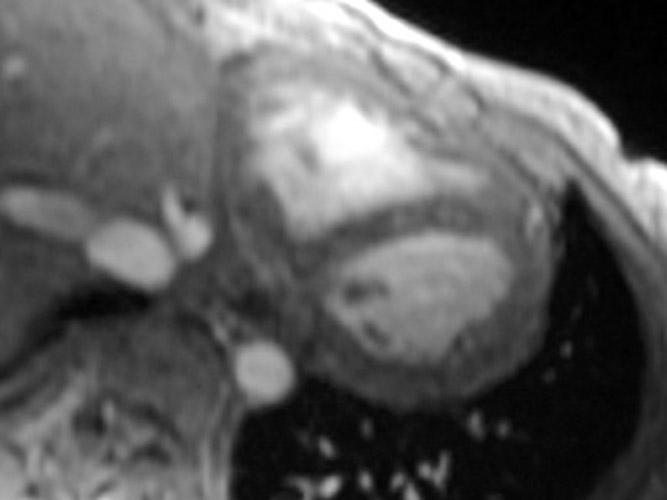
Ограничительная кардиомиопатия. Осевое двойное инверсионно-восстановительное магнитно-резонансное изображение сердца у 30-летней женщины с саркоидозом демонстрирует нормальный перикард.
Патофизиология
Ограничительная кардиомиопатия может быть идиопатической или вторичной по отношению к заболеванию сердечной мышцы, которое проявляется как ограничительная физиология. Как наследственные, так и приобретенные формы заболевания существуют и одинаково влияют на мужчин и женщин. Повышенная жесткость миокарда вызывает резкое повышение желудочкового давления при небольшом увеличении объема.
Таким образом, усиленное наполнение происходит в начале диастолы и резко заканчивается в конце фазы быстрого наполнения. Когда в этой точке берутся кривые давления, они показывают характерный диастолический паттерн «падение и плато» или «квадратный корень», оба похожи на констриктивный перикардит.
Пациенты обычно имеют пониженную податливость (повышенную диастолическую жесткость), и левый желудочек не может заполнить адекватно при нормальных давлениях наполнения. Уменьшение объема заполнения левого желудочка приводит к снижению сердечного выброса. На ранней стадии процесса заболевания систолическая функция обычно остается нормальной. Толщина стенки может быть увеличена в случаях инфильтративных процессов, таких как амилоидоз, но это увеличение обычно не так выражено, как при гипертрофической кардиомиопатии. По мере прогрессирования заболевания может наблюдаться переменное снижение систолической функции с появлением симптомов пониженного сердечного выброса, таких как усталость и вялость. Повышенное давление наполнения может проявляться как легочная и системная гиперемия. РКМ поражает оба желудочка и, следовательно, может вызывать признаки и симптомы как левосторонней, так и правосторонней сердечной недостаточности. У некоторых пациентов может быть полная сердечная блокада вследствие фиброза, охватывающего синоатриальный или атриовентрикулярный узлы.
РКМ является одной из кардиомиопатий, которая, как известно, имеет генетическую причину, хотя было описано лишь несколько мутаций.
На основании результатов патологии РКМ может быть далее классифицирован как облитерирующий (т. е. Заполненный тромбом желудочек) или необлитерирующий. Идиопатическая (первичная) РКМ необлитерирующая, поскольку прогрессирующий фиброз миокарда происходит, но не образуется тромб. Эта сущность также, как говорят, испытывает недостаток в определенных гистопатологических изменениях.
Облитерирующая РКМ очень редко. Это может быть результатом конечной стадии эозинофильных синдромов, когда внутриполостный тромб заполняет верхушку левого желудочка и препятствует заполнению желудочков. Фиброз эндокарда может распространяться на атриовентрикулярные клапаны и вызывать регургитацию. Существуют две формы эндомиокардиального фиброза активная воспалительная эозинофилия и хроническая форма.
Причины
Ограничительная кардиомиопатия может быть вызвана различными местными и системными нарушениями; многие из них редки.
В соответствии с руководящими принципами Всемирной организации здравоохранения (ВОЗ) термин «кардиомиопатия» относится к заболеваниям миокарда, которые являются идиопатическими (т.е. первичные кардиомиопатии). Однако вторичные инфильтративные заболевания миокарда, которые на самом деле являются сердечными проявлениями системных заболеваний, часто группируются вместе с кардиомиопатиями.
Этиология РКМ может быть сгруппирована в широкие категории следующим образом:
- Первичный / идиопатический: эндомиокардиальный фиброз (ЭМП), эозинофильная болезнь Лёффлера, эндомиокардиальная болезнь
- Вторичные: инфильтративный, амилоидоз (наиболее распространенная причина РКМ), саркоидоз, гемохроматоз, прогрессирующий системный склероз (склеродермия) , карциноидная болезнь сердца, накопление гликогена в сердце, радиационно-индуцированное лечение, метастатическое злокачественное образование
Конкретные патофизиологии наиболее распространенных причин РКМ будут подробно описаны ниже.
Первичная (идиопатическая) РКМ
Описаны как генетические, так и спорадические случаи первичного (идиопатического) РКМ. Это редкое заболевание, которое может проявляться у детей и взрослых и мужчины и женщины страдают в равной степени. Тем не менее, прогноз, кажется, хуже у детей, чем у взрослых. Генетические случаи показывают аутосомно-доминантное наследование с неполной пенетрантностью. Мутация, по-видимому, происходит в генах, кодирующих саркомерные белки, включая тропонин I, тропонин Т, альфа-сердечный актин и тяжелую цепь бета-миозина. История семейных РКМ сообщается примерно в 30% случаев.
Подгруппа пациентов имеет заболевание сердечной мышцы неизвестной причины, которое проявляется сердечной недостаточностью и рестриктивной гемодинамикой, но без значительной желудочковой гипертрофии, утолщения эндокарда или фиброза, ассоциированной эозинофилии или других диагностически отличных гистопатологических изменений.
Детям требуется относительно высокое давление наполнения для поддержания систолического выброса, а терапевтическая граница между истощением объема (что приводит к низкому выходу) и перегрузкой объемом (что приводит к застойной сердечной недостаточности) является узкой. Наблюдательное исследование предполагает, что плохая функция левого желудочка может быть признаком детской рестриктивной кардиомиопатии даже при наличии нормальных диастолических параметров.
В дополнение к имеющимся симптомам правосторонней и левосторонней сердечной недостаточности, у трети пациентов с идиопатическим РКМ могут наблюдаться тромбоэмболические осложнения. Патологически эти пациенты имеют поразительно расширенные предсердия, что может объяснить увеличение кардиоторакального соотношения при рентгенографии грудной клетки. Эхокардиография показывает двустороннее расширение предсердия с нормальным размером желудочка, но значительную диффузную гипертрофию левого желудочка, особенно при амилоидозе. Гистологические особенности включают интерстициальный фиброз, который у одних пациентов минимален, у других обширный.
Эозинофильная кардиомиопатия (эндокардит Леффлера) и ЭМП
Эндокардит Леффлера является наиболее распространенной глобальной причиной РКМ, затрагивающей около 12 миллионов человек во всем мире.
Тяжелая длительная эозинофилия по любой причине (например, аллергическая, аутоиммунная, паразитарная, лейкозная или идиопатическая) может привести к эозинофильной инфильтрации миокарда. Эозинофильная кардиомиопатия, также известная как эндокардит Леффлера , начинается с острой воспалительной фазы, характеризующейся лихорадкой и панкардитом. Формирование тромба левого желудочка и правого желудочка происходит в промежуточной фазе, и, после нескольких месяцев или лет, последняя стадия включает развитие эндокардиального фиброза. Считается, что внутрицитоплазматическое зернистое содержание активированных эозинофилов является причиной токсического повреждения сердца.
Первоначально считалось, что ЭМП является конечной стадией эозинофильного эндомиокардита. Тем не менее, хроническая ЭДС в настоящее время считается отдельным субъектом, потому что он не проявляет эозинофилию. ЭМП демонстрирует патологию, сходную с таковой при эндокардите Лоффлера.
И ЭДС, и эндокардит Лоффлера подразделяются на типы облитерирующих ОКМ. Внутрижелудочковое образование тромба приводит к облитерации желудочковой полости на поздних стадиях. Эхокардиография может показать эндомиокардиальное утолщение, желудочковую апикальную облитерацию и привязывание митральных и трикуспидальных листочков.
Прогноз плохой для пациентов с диффузным поражением сердца, но локализованные поражения с участием клапанов поддаются хирургическому восстановлению или удалению и замене.
Вторичная РКМ
Инфильтративная кардиомиопатия
Инфильтративные кардиомиопатии характеризуются отложением аномальных веществ (то есть амилоидных белков, неказеозных гранулем, железа) в ткани сердца. Инфильтрация вызывает усиление стенок желудочков, что приводит к диастолической дисфункции. Заболевание встречается в самых разных возрастных группах, и, учитывая системный характер основного заболевания, часто встречаются экстракардиальные проявления. Ограничительная физиология преобладает на ранних стадиях, вызывая нарушения проводимости и диастолическую сердечную недостаточность. Неблагоприятное ремоделирование может привести к систолической дисфункции и желудочковой аритмии в запущенных случаях.
Подтверждающие доказательства инфильтративной кардиомиопатии часто получают с помощью эндомиокардиальной биопсии, эхокардиографии или магнитно-резонансной томографии сердца. В зависимости от этиологии и степени вовлеченности, лекарства, аппаратная терапия и трансплантация могут быть эффективными, хотя во многих случаях лечение в значительной степени поддерживает.
Амилоидоз
Амилоидоз является наиболее распространенной причиной РКМ. В связи с достижениями в области неинвазивных методов диагностики сравнительно недавние исследования показали, что может быть более высокая распространенность амилоидоза среди пожилых пациентов с сердечной недостаточностью с сохраненной фракцией выброса, чем это было признано ранее.
Амилоидоз характеризуется мультисистемным отложением белков, известных как амилоидные фибриллы, и обычно представляет собой системное расстройство с инфильтрацией печени, почек, кишечника, нервов, кожи и языка. Вовлечение сердца является распространенным явлением и основным источником сопутствующей заболеваемости и смертности. Стенка миокарда утолщается и становится твердой, эластичной и не податливой, поскольку амилоид накапливается в тканях. Эти изменения приводят к нарушениям сократимости, проводимости и коронарного кровотока. Интересно, что отложение амилоида в ветвях пучка встречается редко. Бивентрикулярная диастолическая дисфункция вызывает повышение внутрисердечного давления и может прогрессировать до систолической дисфункции при прогрессирующем заболевании. Сердце обычно не коллапсирует при удалении из груди во время вскрытия.
Амилоидоз подразделяется на следующие четыре основных клинических типа в зависимости от состава амилоидного белка:
-
Первичная или амилоидная легкая цепь: это наиболее распространенная форма, часто связанная с множественной миеломой; прогноз плохой, со средним 1-летним выживанием от диагноза.
-
Вторичный амилоидоз или амилоид А: этот тип является вторичным по отношению к хроническим заболеваниям, особенно воспалительным состояниям.
-
Сенильный амилоидоз или транстиретин дикого типа (wt-TTR) амилоидоз: эта форма наблюдается у 25-36% пациентов старше 80 лет; это вызвано отложением wt-TTR. Медиана выживаемости составляет 6 лет.
-
Семейный амилоидоз или наследственный мутантный TTR (m-TTR) / наследственный транстиретин-производный (ATTR) амилоидоз: Этот тип является системным аутосомно-доминантным заболеванием, обусловленным отложением в тканях различных белков. Поражение сердца встречается редко.
Поражение сердца при первичном амилоидозе чаще всего связано с ограничительной физиологией.
На ранних стадиях заболевания типичная рестриктивная гемодинамика может не проявляться; однако в более сложных случаях типичная рестриктивная гемодинамика более вероятна. Ограничительная диастолическая динамика строго предсказывает сердечную смерть у пациентов с амилоидозом. Исследования показали, что у пациентов с повышенными сердечными биомаркерами, такими как тропонин (Tn) и натрийуретический пептид B-типа, прогноз хуже.
При гистологическом исследовании амилоид может откладываться в любой части сердца, включая миокард, сосуды, эндокард, клапаны, эпикард и париетальный перикард. Стенки желудочков обычно утолщены, иногда с непропорциональным утолщением перегородки, и могут имитировать возникновение гипертрофической кардиомиопатии. Предсердная дилатация развивается как следствие повышенного давления желудочкового наполнения и ограничительной физиологии. Вовлечение клапанов может создавать регургитирующие поражения, но гемодинамически и клинически значимая степень регургитации необычна.
Биопсия сердца необходима для подтверждения диагноза, если после неинвазивных тестов остаются сомнения. Классически отложение нерастворимого фибриллярного белка проявляется в виде яблочно-зеленого двулучепреломления при поляризованной световой микроскопии.
Классические результаты двумерной эхокардиографии включают увеличение толщины левого желудочка и стенки правого желудочка, нормальный или небольшой размер полости левого желудочка с сохраненной фракцией выброса, а также увеличение биатриала. До трети пациентов могут иметь нормальный размер стенки левого желудочка. Перикардитный выпот и утолщение обоих клапанов и папиллярных мышц является распространенным явлением. Зернистый и крапчатый вид миокарда желудочков наводит на мысль о амилоидозе, но он больше не считается специфическим.
Другие менее распространенные формы инфильтративного РКМ включают в себя:
- Саркоидоз: наличие неказеозных гранулем (поражение сердца: 25-30%)
- Гемохроматоз и кардиомиопатия с перегрузкой железом: избыточное отложение железа
- Болезнь Фабри: лизосомальное нарушение памяти с накоплением гликосфинголипида
- Болезнь Данона: дефицит мембранного белка 2, связанного с лизосомами (LAMP2)
- Атаксия Фридрейха: мутация гена фратаксина ( FXN )
RCM, вызванный лечением
Пострадиационный фиброз
Радиационно-индуцированный миокардиальный и эндокардиальный фиброз является причиной неинфильтрационной РЦМ. Фиброз вызывает повреждение эндотелиальных клеток и последующую микрососудистую дисфункцию. Увеличение общей концентрации коллагена приводит к снижению растяжимости желудочковой ткани. Радиация поражает коронарные сосуды, клапаны и перикард. Это осложнение лучевой терапии, как и сужение перикарда, становится очевидным через несколько лет после лечения. Различать сужение и ограничение может быть особенно трудно у этих пациентов, потому что эти два состояния могут сосуществовать. Эхокардиография может показать нормальную толщину стенки левого желудочка с аномальным заполнением левого желудочка, кальцификацией клапанов и сужением перикарда.
Диагностика
Точный диагноз рестриктивной кардиомиопатии затруднен, учитывая сходную клиническую и гемодинамическую картину констриктивного перикардита, но он имеет первостепенное значение для лечения и прогноза. В прошлые годы диагноз РКМ часто не ставился до хирургической биопсии. Однако с прогрессом в диагностической визуализации необходимость хирургического вмешательства для диагностики должна уменьшиться. Методы исследования, которые могут помочь в дифференцировке РКМ и констриктивной кардиомиопатии, представлены в таблице 2 ниже.
Полная оценка состояния сердца часто требует многокомпонентного подхода, включая рентгенографию, эхокардиографию, компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и инвазивную ангиографию. С учетом наличия в настоящее время ядерной визуализации и МРТ сердца (CMRI), диагноз РКМ может быть сделан неинвазивно с высокой степенью точности, но эхокардиография остается «передовой» для диагностики в ранних случаях. Ранняя диагностика имеет решающее значение, учитывая достижения в терапевтических возможностях.
Лечение
Ограничительная кардиомиопатия РКМ не имеет специального лечения. Тем не менее, доказано, что методы лечения, направленные на отдельные причины РКМ, эффективны. Примеры этого включают кортикостероиды при саркоидозе и эндокардите Лоффлера, эндокардиэктомию при фиброзе эндомиокарда и эндокардите Лоффлера, флеботомию и хелатирование при гемохроматозе и химиотерапию при амилоидозе. Было показано, что семейный амилоидоз отвечает на новые методы лечения, такие как РНК-интерференция или молчание генов, которые нацелены на аномальную продукцию белка. Будесонид был изучен как потенциально эффективное противовоспалительное средство с меньшим количеством побочных эффектов, чем другие пероральные кортикостероидные терапии.
Основы медицинского лечения включают диуретики, вазодилататоры и ингибиторы ангиотензинпревращающего фермента (ИАПФ), а также антикоагуляцию (если не противопоказано).
У некоторых пациентов могут быть рассмотрены постоянная кардиостимуляция, терапия вспомогательных устройств левого желудочка (LVAD) и трансплантация (сердце или печень сердца).
Фармакологическая терапия
Целью лечения при рестриктивной кардиомиопатии является уменьшение симптомов путем снижения повышенного давления наполнения без значительного снижения сердечного выброса. Бета-блокаторы и блокаторы кардиоселективных кальциевых каналов (например, верапамил, дилтиазем) могут быть полезны за счет увеличения времени заполнения левого желудочка, улучшения желудочкового расслабления и уменьшения компенсаторной симпатической стимуляции. Кроме того, диуретики с низкой средней дозой снижают преднагрузку и могут облегчить симптомы. Небольшие начальные дозы следует назначать для предотвращения гипотонии, поскольку пациенты часто чрезвычайно чувствительны к изменениям объема левого желудочка. Более высокие дозы могут потребоваться, если уровень сывороточного альбумина является низким вторичным по отношению к сопутствующему нефротическому синдрому.
Ингибиторы ангиотензинпревращающего фермента (ИАПФ) и ингибиторы ангиотензина II (блокаторы рецепторов ангиотензина II [ARB]) плохо переносятся пациентами с амилоидозом. Даже небольшие дозы могут привести к глубокой гипотонии, которая, вероятно, является вторичной по отношению к вегетативной невропатии. Было показано, что бета-блокаторы и блокаторы кальциевых каналов не улучшают повседневные симптомы или благоприятно изменяют естественный анамнез у пациентов с диастолической сердечной недостаточностью. Нет опубликованных данных об использовании внутривенных (IV) инотропных или сосудорасширяющих препаратов.
Пациентам с фибрилляцией предсердий в анамнезе следует проводить антикоагуляцию, а частоту сердечных сокращений следует адекватно контролировать. Сокращение предсердий способствует повышению эффективности наполнения и выброса желудочков; таким образом, при удалении существующая диастолическая дисфункция может ухудшиться. Кроме того, быстрый желудочковый ответ может еще больше ухудшить диастолическое наполнение, создавая кризис. Поэтому важно поддерживать синусовый ритм, и часто используются такие препараты, как амиодарон и бета-блокаторы. Дигоксин следует использовать с осторожностью, поскольку он потенциально аритмогенный, особенно у пациентов с амилоидозом. Антиплазматическая клеточная терапия мелфаланом может замедлить развитие системного амилоидоза, останавливая выработку парапротеина, ответственного за образование амилоида. Прогноз у пациентов с первичным системным амилоидозом остается плохим, медиана выживаемости составляет приблизительно 2 года, несмотря на вмешательство в химиотерапию на основе алкилирования в отдельных случаях. В особых случаях химиотерапия имеет существенные преимущества с улучшением системных и сердечных проявлений.
Лечение эндокардита по Леффлеру состоит в правильной идентификации состояния до того, как произойдет фиброз конечной стадии. Медикаментозная терапия кортикостероидами, цитотоксическими агентами (например, гидроксимочевиной) и интерфероном для подавления интенсивной эозинофильной инфильтрации миокарда подходит для ранней фазы эндокардита Леффлера и улучшает симптомы и выживаемость. Обычное лечение сердечной недостаточности также предоставляется.
Хелатная терапия или терапевтическая флеботомия эффективны у пациентов с гемохроматозом для уменьшения перегрузки железом.

