
О том, что в прямой кишке имеются такие анатомические образования, как анальные сосочки, многие узнают от проктолога при диагностировании папиллита. Поводом для обращения к врачу пациента с папиллитом становится дискомфорт, боль в области заднего прохода, чувство присутствия постороннего предмета в прямой кишке. Эти симптомы вызваны воспалением анальных сосочков. Что это за анатомические структуры, почему они могут воспаляться и насколько опасна патология, читайте в статье.
Что собой представляют анальные сосочки?
На уровне аноректальной линии на внутренней поверхности прямой кишки могут располагаться небольшие треугольные или округлые образования – анальные сосочки. Наличие анальных сосочков – нормальное, физиологичное явление, не доставляющее неприятных ощущений человеку. Они могут быть обнаружены у многих людей разных возрастных категорий. У детей они выражены сильнее, с возрастом их размер уменьшается.
Проктолог может обнаружить анальные сосочки при проведении пальцевого исследования прямой кишки. На ощупь они определяются как небольшие узелки или выпячивания, локализующиеся около морганиевых столбиков и крипт.
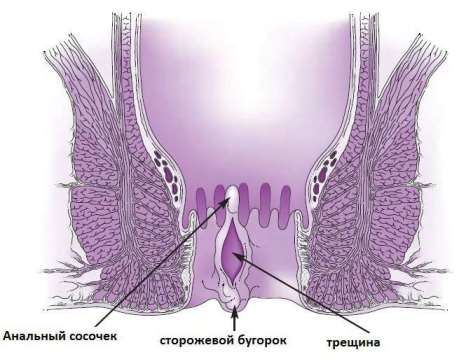
В нормальном состоянии сосочек имеет бледно-розовый цвет, как и окружающие его ткани, и достигает не более 1 сантиметра в диаметре, но при патологии его размер может повыситься в 3–4 раза, что, естественно, принесет дискомфорт. Цвет сосочка при этом становится бордово-красным. Увеличенные, воспаленные сосочки могут выпадать из прямой кишки наружу, что усиливает неприятные ощущения.
Причины воспаления анальных сосочков
Воспалительный процесс, развивающийся на фоне гипертрофии анального сосочка, может начаться из-за инфицирования тканей болезнетворными микроорганизмами, которые присутствуют в прямой кишке. «Входными воротами» для инфекции может стать повреждение тканей сосочка, возникшее в результате его длительного травмирования затвердевшими каловыми массами. Такое явление характерно для хронических запоров. Кроме того, повреждение поверхности сосочка возможно при:
- развитии диареи и раздражении тканей прямой кишки фекалиями (при пищевых отравлениях, кишечных инфекциях, хронических заболеваниях ЖКТ, протекающих с нарушениями стула);
- частом использовании ректальных свечей и их неправильном введении в прямую кишку;
- регулярном применении очистительных клизм;
- застое каловых масс в кишечнике (этому подвержены люди с гиподинамией, «сидячей» работой, геморроем);
- плохой циркуляции крови в органах малого таза;
- развитии аллергических реакций на средства гигиены (гели, мыло, туалетную бумагу), материал нижнего белья, имеющих проявления на коже вокруг анального отверстия, внутри прямой кишки;
- введении в прямую кишку посторонних предметов.
Воспаление анального сосочка – папиллит – может развиться при добавлении инфекции, к примеру, при протекающем проктите или криптите. В этом случае папиллит будет вторичным заболеванием.

Симптомы патологии
Признаки папиллита могут иметь разную степень выраженности, что зависит от индивидуального болевого порога человека и масштабов патологии. На ранних стадиях процесса болевые ощущения и зуд возникают преимущественно во время акта дефекации, когда проходящие по прямой кишке каловые массы травмируют гипертрофированный анальный сосочек. Со временем патология прогрессирует и болевые ощущения усиливаются, приобретают постоянный характер. Если гипертрофия выражена сильно, у человека появляется чувство присутствия в кишке постороннего тела, которое не проходит даже после дефекации.
Из-за повреждения тканей сосочков на их верхушках способны формироваться кровоточащие язвы и эрозии. Капли крови человек может обнаружить в каловых массах и на туалетной бумаге. В этом случае диагностируется эрозивный папиллит.
Развитие папиллита является вероятной причиной нарушения функционирования анального сфинктера. При этом возможен:
- спазм сфинктера: проявляется сильной болью во время дефекации, затрудненным выведением каловых масс, нарушением проходимости кишечника, ущемлением сосочков;
- ослабление тонуса сфинктера, выражающееся недержанием кала, выделением из анального отверстия слизи, зудом в заднем проходе.

Что делать при патологии анальных сосочков?
При появлении подозрений на развитие папиллита необходимо обратиться к врачу-проктологу. На основании жалоб пациента и после проведения ректального пальцевого исследования прямой кишки может быть диагностирован папиллит. При наличии сомнений врач направит пациента на дополнительные обследования – аноскопию и ректороманоскопию. В ходе инструментального исследования оценивается степень гипертрофии, состояние слизистой оболочки прямой кишки.
В некоторых случаях может быть проведено гистологическое обследование. Для этого врач берет кусочек ткани воспаленного образования для анализа на злокачественное перерождение.
По результатам обследования пациента будет назначено лечение. Оно может проводиться хирургическим и консервативным путем. Если папиллит – вторичное заболевание, терапия будет направлена на устранение первопричины воспаления – геморроя, проктита. Без лечения основного заболевания невозможно полностью ликвидировать папиллит. Даже после купирования воспалительного процесса он будет развиваться повторно.

Консервативный метод лечения используется только при легких формах патологии. В таком случае принимаются меры по нормализации стула, улучшение работы кишечника. Для этого корректируют рацион, рекомендуют умеренные физические нагрузки, назначают слабительные препараты (при запоре) или противодиарейные средства (при поносе). Для снятия воспаления больному назначают ванночки, примочки и клизмы с противовоспалительными растворами, обработку зоны вокруг анального отверстия специальными мазями, введение лечебных ректальных свечей.
К хирургическому вмешательству прибегают в редких случаях. Сама операция по удалению воспаленного образования не сложная, проводится она под местной анестезией, но многие пациенты отказываются от ее проведения из-за страха и неудобств. Но при частых рецидивах воспаления и существовании риска злокачественного перерождения папилл врачи все же настаивают на их удалении.

